Guía de práctica clínica sobre diagnóstico y tratamiento de la faringoamigdalitis aguda en pediatría
Martínez Jiménez MD, García Cabezas MA, Garrote de Marcos JM, Raya Pérez I, López-Menchero Oliva C, Hernández Martín D.
Servicio de Pediatria. Hospital General Universitario de Ciudad Real.
AUTOR PARA CORRESPONDENCIA:
María Dolores Martínez Jiménez
Hospital General Universitario de Ciudad Real.
Avda. Rafael Torrijo S/N. Ciudad Real.
Tlfno: 926278000- ext. 77113
Palabras clave: faringoamigdalitis, estreptococo piógenes, diagnóstico, tratamiento, tonsilectomía, infantil
Resumen
Objetivo: Revisión del “documento de consenso del diagnóstico y tratamiento de la faringoamigdalitis aguda” de la Asociación Española de Pediatría, publicado en 2011 y de la “guía de práctica clínica sobre el diagnóstico y manejo de la faringitis aguda por el estreptococo grupo A” de la Sociedad Americana de Enfermedades Infecciosas de 2012. La importancia de esta guía radica en que es una patología muy frecuente y se pretende facilitar herramientas diagnósticas adecuadas evitando el sobrediagnóstico y tratamiento antibiótico innecesario, y en caso contrario, difundir la elección adecuada del mismo.
Estrategia de Búsqueda. Selección de estudios y datos: ambos documentos están realizados por equipos multidisciplinares de pediatras dedicados a las áreas de infectología, urgencias y atención primaria. Han sido elaboradas a partir de revisiones sistemáticas y otros estudios de interés publicados en las tres últimas décadas. Finalmente, fueron revisados y avalados por las Sociedades Científicas pertinentes.
Síntesis de los resultados. Conclusiones: La faringoamigdalitis aguda está causada fundamentalmente por virus, siendo la bacteria más frecuente el estreptococo grupo A. Al no tener una presentación clínica exclusiva y diferencial, el score clínico permitirá seleccionar pacientes subsidiarios de confirmación microbiológica con test rápidos, reservando el cultivo a casos negativos con alta sospecha clínica. El tratamiento de elección es la penicilina V (alérgicos cefadroxilo o azitromicina) o amoxicilina durante 10 días.
OBJETIVO
Esta guía de faringoamigdalitis aguda (FAA) en la infancia surge de la preocupación médica de que a pesar de que las causadas por estreptococo pyogenes o grupo A (SGA) representan alrededor de un tercio del total, el manejo clínico frecuentemente es erróneo, generando sobrediagnósticos y tratamientos antibióticos innecesarios, en muchos casos de amplio espectro, favoreciendo las resistencias antibióticas.
La presente guía, basada en las evidencias científicas actuales, pretende facilitar al clínico una revisión de herramientas diagnósticas, su interpretación y actitud según el resultado obtenido así como de la difusión del tratamiento antibiótico de elección, en casos seleccionados. Finalmente se valoran las pautas de actuación en caso de fracaso clínico y/o bacteriano, incluyendo los criterios para la amigdalectomía, establecidos de forma arbitraria.
Estrategia de Búsqueda. Selección de estudios y datos
Los artículos que constituyen la base de esta guía clínica son:
-“Documento de consenso del diagnóstico y tratamiento de la faringoamigdalitis aguda”, Asociación Española de Pediatría, 2011.
-“Guía de práctica clínica sobre el diagnóstico y manejo de la faringitis aguda por el estreptococo grupo A”, Sociedad Americana de Enfermedades Infecciosas, 2012.
Ambos han sido elaborados por equipos multidisciplinares de pediatras dedicados a la infectología, urgencias y atención primaria. Incluyen revisiones sistemáticas de la bibliografía actual, estableciendo niveles de evidencia para las recomendaciones propuestas en sus conclusiones finales.
Síntesis de los resultados
Los principales resultados obtenidos en cuanto al manejo de la FAA los dividiremos en tres apartados: diagnóstico, tratamiento y casos especiales de portadores crónicos.
1) Sobre el diagnóstico de FAA: El principal agente infeccioso son los virus, siendo la bacteria causal más frecuente el SGA (responsable del 30-40% FAA en niños de 3-14 años, 5-10% en los de 2-3 años, siendo sólo del 3-7% en los menores de 2 años). El contagio es respiratorio no así a través de fómites ni mascotas.
Suele presentarse con fiebre, odinofagia de comienzo brusco, malestar general y cefalea, pudiendo asociar dolor abdominal, náuseas y vómitos (especialmente en niños más pequeños). En menores de 3 años, la FAA por SGA recibe el nombre de estreptococosis, fiebre estreptocócica o nasofaringitis estreptocócica y suele tener inicio más insidioso con fiebre no elevada, inflamación faringoamigdalar, congestión y secreción nasal mucopurulenta persistente y adenopatías laterocervicales.
Debido a la inespecificidad de presentación, el diagnóstico clínico es erróneo en el 25-50% de los casos. Por ello, se han propuesto diversas escalas de puntuación según la clínica y datos epidemiológicos. La más empleada es la de McIsaac que selecciona pacientes subsidiarios de confirmación microbiológica con el test rápido de SGA (TR), reservando el cultivo a casos negativos con alta sospecha clínica o si no está disponible el TR, instaurando tratamiento antibiótico hasta la obtención del resultado (figura 1). Cuando no se cumple ningún criterio del score de McIsaac existe una probabilidad menor del 3% de un resultado positivo en las pruebas de diagnóstico microbiológico, y de un 38-63% cuando cumplen más de 4 puntos.
Disponemos principalmente de dos tipos de pruebas complementarias para la detección del SGA, el TR y cultivo de muestra faringoamigdalar.
El TR realizado por técnicas de enzimoinmunoensayo mediante la extracción ácida o enzimática del antígeno carbohidratado específico de la pared celular del SGA y la posterior detección mediante el anticuerpo específico. Posee una especificidad (E) y sensibilidad (S) teórica del 95 y 70-90%, respectivamente, que dependerá de una toma correcta de la muestra (cara anterior y fosa amigdalar y faringe posterior) teniendo en cuenta la escasa colaboración habitual de los niños, en pacientes que no hayan tomado recientemente antibióticos. La detección es cualitativa siendo un problema la diferenciación entre enfermos y portadores crónicos.
La prueba de referencia para el diagnóstico definitivo es el cultivo faríngeo en agar sangre a 35-37ºC durante 18-24 horas. En condiciones ideales, la S es de 90-95% y E hasta del 99%. Su mayor inconveniente es que los resultados no se obtienen hasta 24-48 horas tras la toma de la muestra.
Las indicaciones para solicitar pruebas microbiológicas en la FAA se revisan en la figura 1.
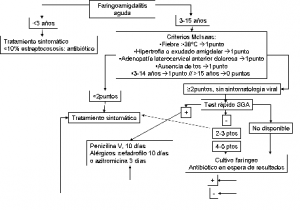
SGA: Estreptococo grupo A o pyogenes.
Figura 1. Esquema diagnóstico-terapéutico de la Faringoamigdalitis aguda en la infancia.
Los pacientes con clínica sugestiva y resultados negativos del TR y factores de riesgo asociados tendrán que ser confirmados con cultivo faríngeo. Estos factores incluyen:
-
Antecedentes o contacto con fiebre reumática aguda (FRA) o glomerulonefritis postestreptocócica (GNPE),
-
Alta incidencia comunitaria de infección invasiva o contacto confirmado con la misma,
-
Alta sospecha de etiología bacteriana y baja sensibilidad del TR demostrada en nuestro medio.
Salvo circunstancias especiales de alto riesgo de FRA o clínica compatible de repetición, no se precisa seguimiento con TR y/o cultivo faríngeo. Hasta el 40% de los escolares quedarán como portadores crónicos. Los contactos íntimos asintomáticos no requieren diagnóstico ni tratamiento empírico porque no se reduce la FAA por SGA y no está exento de efectos secundarios la administración de antibióticos, creando resistencias.
La titulación de anticuerpos (Antiestreptolisina O (ASLO) y anti-DNasa B) no se realiza habitualmente ya que alcanzan los niveles máximos 3-8 semanas tras FAA por SGA permaneciendo elevados durante meses no indicando infección activa. Sólo son útiles en las complicaciones no supurativas.
2) En cuanto al tratamiento: Pretende evitar las complicaciones tanto supurativas (absceso periamigdalino, mastoiditis, linfadenitis cervical, enfermedad invasiva pulmonar, cerebral…) como no supurativas (FRA, causa más frecuente de cardiopatía adquirida en los países en vías de desarrollo; no demostrada la prevención respecto a la GNPE), disminuyendo la infectividad, contagiosidad así como la rápida restauración de la vida cotidiana.
Los criterios establecidos para iniciar tratamiento antibiótico serían (nivel de evidencia IIIC):
-
Casos de alta sospecha de origen bacteriano (Score McIsaac 4-5)
-
Casos confirmados mediante TR o cultivo.
-
FAA en el contexto familiar confirmada, con independencia de los resultados de las pruebas microbiológicas.
-
Antecedentes de FRA en el niño o en algún familiar.
De elección es la penicilina V, por tener un estrecho espectro de actividad, no existir resistencias documentadas, raramente producen efectos adversos y ser barata, consiguiendo la erradicación del SGA tras 10 días de tratamiento. La amoxicilina ha demostrado altas tasas de curación, en relación a una adecuada absorción intestinal y mejor tolerancia de la suspensión.
Los alérgicos (10%), si no han presentado anafilaxia, podrían recibir cefalosporinas de 1ª generación (cefadroxilo). En caso contrario, clindamicina o claritromicina durante 10 días o azitromicina 3 días serían alternativas terapéuticas con resistencias del 1 y 5-8% en caso de los macrólidos (tabla 1).
|
|
|
Primera elección: vía oral, 10 días
<12 años y <27K: 250 mg/12 horas >12 años o >27K: 500 mg/12 horas
<12 años y <27K: 600.000 UI >12 años o >27K:1.200.000 UI |
|
Alergia a penicilina (retardada): Cefadroxilo: 30mg/k/día, 10 días (cada 12horas; máx. 1g/día) |
|
Alergia a penicilina (inmediata o acelerada):
Si resistencia a macrólidos:
|
Tabla 1. Tratamiento de la faringoamigdalitis por estreptococo grupo A.
Como tratamiento coadyuvante sintomático puede usarse acetaminofen y antiinflamatorios no esteroideos (ibuprofeno mejor que acetaminofen). La aspirina no debe usarse por el riesgo de síndrome de Reye ni los corticoides por los efectos secundarios sistémicos.
La respuesta clínica se obtiene en 24-48 horas, dejando de ser contagioso. En caso contrario, habrá que valorar: cumplimiento terapéutico, complicaciones supurativas, portador crónico con reinfección vírica o resistencia a macrólidos, si éste fue el antibiótico prescrito.
Se recomendará el mismo antibiótico si no fue administrado adecuadamente o dosis única de penicilina G benzatina intramuscular para asegurarse el tratamiento o asociación de amoxicilina-clavulánico por si la acción de la penicilina está dificultada por la presencia concomitante en orofaringe de gérmenes productores de betalactamasa.
La tonsilectomía estará indicada cuando no se consigan disminuir los episodios de repetición tras cumplir la pauta antibiótica adecuada y cuando no se encuentre una explicación alternativa evidente para la FAA por SGA (tabla 2).
__________________________________________________________
-
Más de 7 episodios bien documentados y tratados
-
Más de 5 episodios bien documentados y tratados en cada uno de los 2 últimos años
-
Más de 3 episodios bien documentados y tratados en cada uno de los 3 últimos años.
___________________________________________________________
Tabla 2. Criterios de tonsilectomía en faringoamigdalitis por estreptococo grupo A.
3) Casos especiales de portadores crónicos de SGA (más de 6 meses): 10-40% de los niños lo son, durante invierno-primavera, siendo necesario realizar TR y/o cultivo en los periodos intercrisis para su diferenciación. No habrá que esforzarse en detectarlos porque generalmente no requieren tratamiento antibiótico, es improbable que transmitan graves FAA a los contactos y tienen un bajo riesgo de complicaciones. En ellos es más difícil la erradicación del germen, empleando penicilina, amoxicilina-clavulánico, clindamicina o eritromicina (tabla 3), y sólo en situaciones especiales:
– Episodio comunitario de FRA, GNPE o enfermedad invasiva.
– Antecedente personal o familiar de FRA.
– Episodios de FAA en comunidad cerrada o en contacto con enfermos crónicos. Se recogerán muestras a todos a la vez, tratando a los positivos.
– Ansiedad familiar por FAA por SGA.
– Previo paso a la cirugía sólo por FAA por SGA.
___________________________________________________________
-
Clindamicina: igual que tabla 1
-
Azitromicina: igual que tabla 1
-
Amoxicilina-clavulánico: 40 mg/kg/día, 10 días (cada 8 horas, máx. 1 g/día)
-
Penicilina G benzatina (igual que tabla 1) más rifampicina 20 mg/kg/día, (cada 12 horas, máx. 600 mg/día, los últimos 4 días
-
Penicilina V: igual que tabla 1 más rifampicina (los 4 últimos días): 20 mg/kg/día (cada 12 horas, máx. 600 mg/día)
-
Cefadroxilo: igual que tabla 1 más rifampicina (los 4 últimos días): 20 mg/kg/día (cada 12 horas, máx. 600 mg/día)
___________________________________________________________
Tabla 3. Tratamiento antibiótico ante el fracaso terapéutico bacteriológico y del estado de portador de SGA
CONCLUSIONES
La faringoamigdalitis aguda causada por estreptococo grupo A es una enfermedad muy común en la infancia. No tiene una presentación clínica única por lo que en base al score clínico de McIsaac se seleccionarán pacientes de alto riesgo de padecer faringoamigdalitis por estreptococo pyogenes y por tanto subsidiarios de confirmación microbiológica con test rápidos, reservando el cultivo a casos negativos con alta sospecha clínica. El tratamiento precoz y adecuado disminuirá la contagiosidad y aparición de complicaciones, siendo de elección es la penicilina V (alérgicos cefadroxilo o azitromicina) o amoxicilina durante 10 días.













