El síndrome de Lemierre ¿la enfermedad olvidada?
J. Castro, E. Marchan, C. Muñoz, G. Esquinas Servicio de Medicina Interna Hospital General Universitario de Ciudad Real C/obispo Rafael Torija s/n 13005- Ciudad Real. e-mail: jcgladiatorion@hotmail.com
RESUMEN
Introducción: El síndrome de Lemierre también conocido como necrobacilosis o sepsis postangina se caracteriza por una trombosis séptica de la yugular asociada a embolos sépticos, frecuentemente a pulmón. Debe sospecharse en pacientes con antecedentes de faringitis, embolos sépticos pulmonares y fiebre persistente a pesar de un correcto tratamiento antibiótico.
Presentación del caso: Presentamos el caso de una paciente de 41 años que fue atendida en nuestro hospital por fiebre. La paciente sufrió un acusado deterioro precisando ingreso en la unidad de cuidados intensivos. La radiografía torácica mostraba un derrame pleural bilateral. En la TAC realizado se objetivó una trombosis de la vena yugular interna juntos con nódulos pulmonares cavitados. En los hemocultivos se aisló Peptoniphilus Assacharolyticus. La paciente recibió tratamiento antibiótico durante 4 semanas y anticoagulación con mejoría clínica.
Discusión: El síndrome de Lemierre es una enfermedad poco frecuente aunque potencialmente letal. Andrè Lemierre lo describió en 1936. En el cuadro clínico destaca la presencia de e una infección orofaríngea y tromboflebitis de la vena yugular interna que produce frecuentemente metástasis sépticas. Fussobacterium necrophorum es el microorganismo más frecuentemente aislado en los hemocultivos. Los pacientes suelen presentar fiebre alta con escalofríos y en ocasiones distres respiratorio. El diagnóstico precoz junto con antibióticos intravenosos a altas dosis son esenciales a la hora de reducir la mortalidad.
Conclusión: Aún siendo una enfermedad infrecuente debe ser tenida en cuenta pues el diagnóstico precoz es fundamental en el pronóstico.
ABSTRACT
Introduction: Lemierre´s syndrome also known as necrobacillosis and postanginal sepsis is characterised by jugular vein suppurative thrombophlebitis in association with septic emboli to several sites including the lungs. Should be suspected in patients with antecedent pharyngitis, septic pulmonary emboli and persistent fever despite antimicrobial therapy.
Case: We describe the case of a 41 year old woman who was admitted to our hospital due to fever. Given the deterioration of her clinical state she was admitted into ICU. In chest x-ray showed bilateral pleural effusion. In a CT scan we found jugular vein thrombophlebitis confirmmed then by ultrasonography and cavitary pulmonary nodules . Peptoniphilus assacharolyticus was identified in the initial blood culture. We treated the patient with intravenous antibiotics for 4 weeks and anticoagulation with clinical resolution.
Discussion: Lemierre´s syndrome it´s an uncommon disease althougth it´s potentially lethal . Andrè Lemierre described it for the first time on 1936. It´s consists of an acute oropharyngeal infection that causes thrombophelebitis of the internal jugular vein frequently complicated with multiple metastasic infections. Fussobacterium necrophorum it´s the most common causative organisms isolated in the blood cultures. Patients usually present high fever, rigors and often respiratory distress. Early recognition and high-dosis antibiotics are esential elements in reducing mortality.
Conclusion: Lemierré´s syndrome althoug it´s an rare condition but early recognition and antibiotics are critical elements in reducing mortality.
INTRODUCCIÓN
El síndrome de Lemierre, descrito en 1936 por Andrè Lemierre1 consiste en una tromboflebitis de la yugular interna de origen en la cavidad oral acompañada de émbolos sépticos a distancia. A pesar de ser conocida como «la enfermedad olvidada»2 actualmente está sufriendo un aumento en su incidencia probablemente secundario a la disminución en el uso de antibióticos betalactámicos en infecciones orofaríngeas. El caso ilustra esta patología infrecuente aunque potencialmente mortal.
PRESENTACIÓN DEL CASO
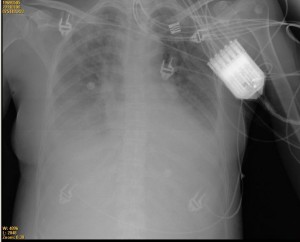
Figura 1: Radiografía de tórax tomada tras ingreso en UCI en la que se observa aumento de la trama y derrame pleural bilateral
Mujer de 41 años sin antecedentes médicos de interés salvo síndrome ansioso-depresivo sin tratamiento actual, migrañas que trataba con almotriptan y metamizol y ligadura de trompas hace 6 años. No hábitos tóxicos. Acudió al Servicio de Urgencias de nuestro hospital por cuadro febril de hasta 38ºC con escalofríos de una semana de evolución. A la exploración la paciente presentaba buen estado general, encontrándose eupneica, la auscultación pulmonar era normal, no presentaba empastamiento en el cuello ni se palpaban ganglios significativamente aumentados de tamaño y en cavidad oral se objetivaron múltiples caries en molares, siendo el resto de exploración normal. En la analítica, destacaba leucocitos: 3900 miles/µl 95,5% segmentados. Hb 8,6 gr/dl. Plaquetas 98,000 miles/µl. Serología (VEB, VIH y toxoplasma), PCR para virus de la gripe A, Mantoux, antigenuria de legionella y neumococo en orina y autoinmunidad negativas. En los hemocultivos extraídos en urgencias se aisló en 1 de ellos Peptoniphilus asaccharolyticus. Los hemocultivos realizados posteriormente durante el ingreso tras iniciar tratamiento antibiótico, todos fueron negativos.
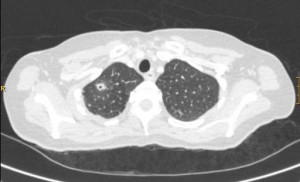
Figura 2: Corte de TAC torácico realizado a la paciente donde se puede observar nódulo cavitado (estrella).
La radiografía de tórax al ingreso no mostraba infiltrados ni derrames. A las 48 horas del ingreso presentó deterioro del estado general con taquipnea, saturación del 85% respirando aire ambiente y taquicardia. Se inició tratamiento antibiótico con ceftriaxona junto con levofloxacino al sospecharse foco pulmonar y precisó ingreso en UCI no necesitando soporte ventilatorio. La radiografía realizada presentaba infiltrados y derrame pleural bilaterales (Figura 1). Se practicó toracocentesis diagnóstica con obtención de líquido pleural compatible con exudado. Función renal normal. Una ecografía abdominal descartó foco abdominal o renal. Se mantuvo tratamiento con Ceftriaxona y Levofloxacino con mejoría clínica progresiva, ingresando nuevamente en planta de Medicina Interna 5 dias después. En la TAC torácicoabdominopélvica se objetivó un defecto de replección en yugular derecha, derrame pleural bilateral, dos nódulos de 13 y 8 mm en LSD uno de ellos cavitado y otros dos nódulos en situación subpleural anterior (Figura 2). La Eco- doppler de TSA confirmó trombosis completa de la vena yugular interna derecha (Figura 3) y el ecocardiograma fue normal.
A pesar de la mejoría, la paciente continuaba con fiebre vespertina, motivo por el cual se inició tratamiento con Imipenem / cilastina durante 4 semanas, con buena respuesta hasta el momento del alta que se encontraba asintomática y con desaparición del derrame e infiltrados en la radiografía de tórax. También recibió tratamiento con Heparina de bajo peso molecular.
En el seguimiento de la paciente en consulta se ha constatado la resolución del cuadro clínico y de la trombosis de la yugular confirmado mediante eco-doppler.
DISCUSIÓN
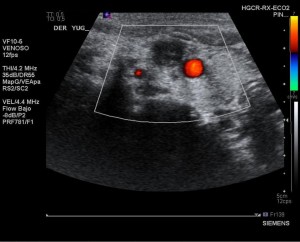
FIGURA 3: Imagen del ecodoppler realizado a la paciente donde se aprecia la trombosis de la yugular interna (Flecha blanca)
El síndrome de Lemierre tambien es conocido como sepsis post anginosa o necrobacilosis. Se trata de una complicación séptica a distancia que tiene como foco primario una infección amigdalar, absceso periamigdalino, catéter endovenoso y, aunque con menor frecuencia, un amplio abanico de infecciones orales como caries o abscesos periodontales; incluso se han descrito casos asociados a mononucleosis infecciosa3.
Su incidencia se encuentra entre 0,6-2,3 casos por millón de habitantes año afectando de manera preferencial a adultos jóvenes previamente sanos con una edad media de 20 años, si bien tiene un segundo pico de incidencia en población anciana.2
El síndrome se define por la triada tromboflebitis de la vena yugular interna junto con émbolos sépticos en el contexto de una bacteriemia. El intervalo medio entre la infección primaria y el inicio de la afectación generalizada se sitúa alrededor de la semana. El signo típico es la fiebre alta (mayor de 39º C), escalofríos y postración, acompañándose en ocasiones de distress respiratorio. La mayoría de los pacientes presentan dolor localizado en el cuello o la garganta coincidiendo con el cuadro. La exploración faríngea puede evidenciar úlceras, pseudomembranas o eritema aunque su ausencia no descarta la enfermedad. Otra característica esencial del síndrome es la emisión de émbolos sépticos que se producen más frecuentemente a pulmón (en algunas series hasta el 97%) en forma de nódulos abscesificados, empiema o derrame pleural aunque otras localizaciones como articulaciones (26%, siendo la cadera la articulación predilecta), partes blandas (16%) huesos (2-9%), hígado, endocardio o meninges son posibles.4
En cuanto a la etiología, el Fussobacterium necrophorum es el microorganismo implicado hasta en el 80% de los casos. Esta entidad también se ha relacionado con otros como Fussobacterium spp, S. aureus, Eichenella corrodens, Porphyromonas asaccharolytica, S. Pyogenes, Bacterioides y otros organismos anaerobios de la cavidad oral. A pesar de que la positividad de los hemocultivos es frecuente hasta en un 12% de los casos el cultivo resulta negativo.5
El diagnóstico es clínico y se complementa con la constatación de la trombosis de la yugular interna y en la mayor parte de los casos un hemocultivo positivo para un germen compatible. A la hora de demostrar la trombosis de la yugular la TAC es la técnica de elección, o un eco doppler que además nos informa de la extensión del trombo si bien pierde algo de sensibilidad cuando éste se encuentra bajo estructuras óseas como la mandíbula o la clavícula, se trata de un trombo fresco o el paciente presenta mala ventana ecográfica6.
El tratamiento se basa en un régimen antibiótico que cubra microorganismos productores de betalactamasas ya que recientemente han sido reportados casos de F. necrophorum productores de betalactamasas. Algunas opciones son ampicilina-sulbactam 3g/6h, piperacilina-tazobactam 4.5 g/6h o un carbapenem durante al menos cuatro semanas, las dos primeras en régimen endovenoso7. Si el paciente es portador de un catéter endovenoso además de retirarlo habrá que añadir vancomicina.
La cirugía se reserva para los pocos casos que no presentan una buena evolución tras terapia antimicrobiana y consiste en la ligadura de la yugular. También son susceptibles de tratamiento quirúrgico algunas de las complicaciones sépticas como el drenaje de abscesos pulmonares o la colocación de un tubo de drenaje en el caso de empiema. El papel de la anticoagulación es controvertido al no disponerse de estudios controlados, siendo obligada en caso de progresión del trombo y opcional en el resto de supuestos.
En la era preantibiótica la mortalidad del síndrome era del 83% y la única medida terapeútica posible era la ligadura de la vena yugular interna con el fin de evitar las metástasis sépticas8.
CONCLUSIONES
Si bien el síndrome de Lemierre se encuentra lejos de ser una patología frecuente su potencial gravedad y su predilección por individuos jóvenes y previamente sanos hace que se convierta en una entidad diagnóstica a tener en cuenta. Ya que al inicio el cuadro es difícil de sospechar, una vez más la historia clínica minuciosa y detallada nos puede orientar hacia el diagnóstico, pudiéndo así proceder con el tratamiento correcto y yugular, nunca mejor dicho, la progresión de la enfermedad.
BIBLIOGRAFÍA
1.Lemiere A. On certain septicaemias due to anaerobic organisms. Lancet. 1936;1:701-703.
2.Síndrome de Lemierre. La enfermedad olvidada. Montiel R,Quintero S, Hernández A, de Benito MT, García I, Tinoco I,Pantoja S. Med Intensiva. 2005;29:437-40.
3.Sinave, CP, Hardy, GJ, Fardy, PW. The Lemierre syndrome: suppurative thrombophelebitis of the internal jugular vein secondary to oropharyngeal infection. Medicine (Baltimore) 1989; 68:85.
4.Marchán E, Rodríguez S, Molino C, Padilla D, Romero MD. Fusobacterium necrophorum pyomiositis. Enferm Infecc Microbiol Clin. 2001 Aug-Sep;19(7):351-2.
5.Gargallo E, Nuevo JA, Cano JC, Casturera AI, Andueza JA, Fernandez M. Síndrome de Lemierre: distintas presentaciones clínicas de “una enfermedad olvidada”. Enferm Infecc Microbiol Clin. 2010;28:701-5
6.Syed MI, Baring D, Addidle M, Murray C, Adams C. Lemierre syndrome: two cases and a review. Lariyngoscope. 2007;117:1605-10.
7.Denis Spelman, MBBS. Suppurative (septic) thrombophlebitis. Sitio web uptodate, entrada del 7 de Marzo del 2011. URL http://www.uptodate.com/contents/duppurative-septic-thrombophlebitis?view
8.Gunn AA. Bacteroides septicaemia. J R Coll Surg Edinb.1965;2:41-50.














Palabras Clave: Fusobacterium necrophorum, Sindrome de Lemierre, Trombosis de la vena jugular